¿Te preguntas por qué sudas mucho más que los demás, incluso en situaciones normales? La hiperhidrosis axilar afecta al 3-5% de la población y tiene causas específicas que van más allá del calor o el ejercicio. Entender estas causas es el primer paso para encontrar la solución adecuada.
Qué es la hiperhidrosis axilar realmente
La hiperhidrosis axilar es una condición médica caracterizada por sudoración excesiva en las axilas, más allá de lo necesario para la termorregulación corporal. Se manifiesta como sudoración profusa que puede empapar la ropa varias veces al día, ocurre independientemente de la temperatura ambiental, aparece incluso en reposo o durante actividades leves y genera un impacto emocional significativo en forma de ansiedad social y baja autoestima.
Para dimensionar la diferencia: la persona promedio produce entre 500 y 700 ml de sudor diario. Quienes padecen hiperhidrosis pueden producir hasta 4 litros diarios — una cantidad que interfiere drásticamente con la vida cotidiana.

Hiperhidrosis primaria: la causa más común
La hiperhidrosis primaria es la forma más frecuente y no tiene una causa médica subyacente identificable. Generalmente comienza en la adolescencia o la juventud, presenta un componente hereditario en el 30-50% de los casos, afecta ambas axilas de forma simétrica y puede presentar episodios de mejoría espontánea sin tratamiento.
El mecanismo fisiológico es un exceso de actividad en el sistema nervioso simpático — el sistema que controla las glándulas sudoríparas. Es como si el “termóstato” corporal estuviera permanentemente mal calibrado, activando la respuesta de sudoración ante estímulos que en otras personas no la desencadenarían.
Factores genéticos: ¿es hereditaria la hiperhidrosis?
La genética juega un papel determinante en la hiperhidrosis axilar. Los estudios familiares muestran que el 40% de los pacientes tienen al menos un familiar de primer grado afectado. Se ha identificado un patrón de herencia autosómica dominante, y se han descubierto variantes en genes que regulan la actividad del sistema nervioso simpático.
Sin embargo, tener predisposición genética no significa que desarrollarás hiperhidrosis de forma inevitable. Los factores ambientales y hormonales actúan como desencadenantes que pueden activar o mantener latente la condición.
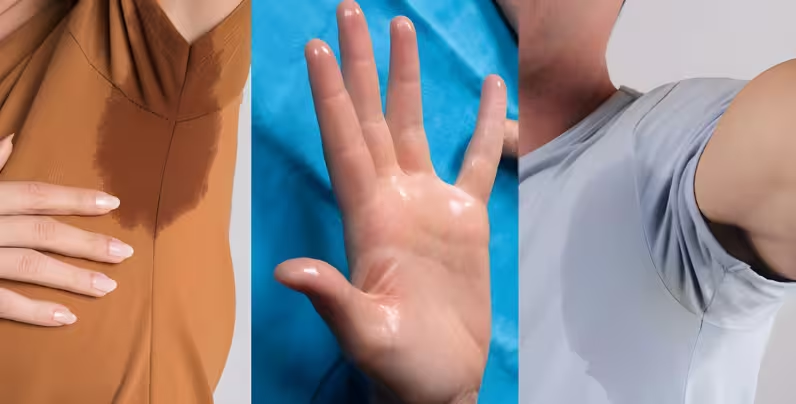
Cambios hormonales: un factor subestimado
Las fluctuaciones hormonales pueden desencadenar o empeorar significativamente la hiperhidrosis axilar. Durante la pubertad, el aumento de andrógenos estimula directamente las glándulas sudoríparas. En la menopausia, los cambios estrogénicos alteran los mecanismos de termorregulación, produciendo los conocidos “sofocos” que frecuentemente se acompañan de sudoración axilar excesiva. Durante el embarazo, las fluctuaciones de progesterona y estrógenos modifican la respuesta sudoral. Y en el hipotiroidismo, las alteraciones en las hormonas tiroideas influyen en el metabolismo sudoral general.
Un caso particular es la hiperhidrosis menstrual: algunas mujeres experimentan un aumento marcado de la sudoración axilar durante ciertas fases de su ciclo menstrual, directamente vinculado a las oscilaciones hormonales propias del periodo.
Estrés y ansiedad: el círculo vicioso
El estrés psicológico mantiene una relación bidireccional con la hiperhidrosis que genera un ciclo difícil de romper. El estrés activa el sistema nervioso simpático y produce sudoración excesiva. Esa sudoración genera ansiedad por la preocupación constante sobre olores o manchas visibles en la ropa. Y esa ansiedad, a su vez, intensifica la respuesta de sudoración, cerrando un circuito que se retroalimenta.
Los datos respaldan la gravedad de esta relación: los pacientes con hiperhidrosis tienen entre 2 y 3 veces más riesgo de desarrollar trastornos de ansiedad que la población general.
Condiciones médicas: hiperhidrosis secundaria
La hiperhidrosis secundaria aparece como síntoma de otra condición médica subyacente. A diferencia de la primaria, su tratamiento depende de abordar la enfermedad que la causa.
| Categoría | Condiciones asociadas |
|---|---|
| Endocrinológicas | Hipertiroidismo, diabetes mellitus, síndrome de Cushing, feocromocitoma |
| Infecciosas | Tuberculosis, infecciones crónicas, fiebre de cualquier origen |
| Neurológicas | Lesiones medulares, enfermedad de Parkinson, accidente cerebrovascular |
| Otras | Obesidad, linfoma, efectos secundarios de medicamentos (antidepresivos, entre otros) |
Señal de alerta importante: Si la hiperhidrosis aparece de forma súbita en la edad adulta sin antecedentes previos, requiere una evaluación médica completa para descartar estas causas secundarias.
Factores ambientales y estilo de vida
Aunque no son causas directas de hiperhidrosis, ciertos hábitos y condiciones ambientales pueden empeorar significativamente los episodios.
En cuanto a la alimentación, los alimentos picantes o muy condimentados, la cafeína y el alcohol, y los alimentos ricos en tiramina son conocidos desencadenantes de episodios de sudoración. Las condiciones ambientales como temperaturas elevadas, humedad alta y el uso de ropa de materiales sintéticos que no transpiran empeoran la situación. A nivel de hábitos, fumar (que aumenta la adrenalina), la falta de sueño y el sedentarismo contribuyen a una mayor activación del sistema nervioso simpático.
Cómo se diagnostica la hiperhidrosis axilar
El diagnóstico combina una evaluación clínica detallada con pruebas específicas. La evaluación inicial incluye una historia clínica completa (cuándo comenzó, qué la desencadena, cómo impacta la calidad de vida), un examen físico que evalúa la severidad y distribución del problema, y una clasificación en la escala de gravedad de hiperhidrosis.
Las pruebas diagnósticas más utilizadas son el test de yodo-almidón, que revela las áreas exactas de sudoración excesiva mediante la aplicación de una solución yodada y polvo de almidón; el test de sudor cuantitativo, que mide con precisión la cantidad de sudor producido; y la evaluación hormonal (TSH, T4, cortisol, catecolaminas) para descartar causas endocrinológicas secundarias.
Impacto psicológico y social
Más allá de lo físico, la hiperhidrosis axilar afecta profundamente la calidad de vida de quien la padece. A nivel emocional, genera ansiedad social (miedo a situaciones públicas), sentimientos de vergüenza e inferioridad, aislamiento por evitación de actividades sociales y deportivas, y deterioro de las relaciones personales y profesionales.

Las estadísticas son reveladoras: el 75% de los pacientes reportan un impacto significativo en su vida diaria, el 50% evita activamente situaciones sociales por la hiperhidrosis, y el 25% ha cambiado de trabajo o rechazado ascensos laborales por esta condición. Son cifras que demuestran que la hiperhidrosis no es una simple molestia — es una condición que merece atención médica seria.
Tratamientos disponibles para la hiperhidrosis axilar
Conocer la causa de tu hiperhidrosis permite elegir el tratamiento más adecuado. Los tratamientos se organizan en una escalera terapéutica que va de lo menos invasivo a lo más definitivo.
| Nivel | Tratamiento | Mecanismo | Indicación |
|---|---|---|---|
| Primera línea | Antitranspirantes con cloruro de aluminio | Bloqueo temporal de conductos | Casos leves |
| Segunda línea | Iontoforesis | Corriente eléctrica reduce actividad glandular | Casos moderados |
| Segunda línea | Toxina botulínica (inyecciones) | Bloqueo de nervios sudoríparos | Casos moderados |
| Tercera línea | Morpheus8 | Radiofrecuencia destruye glándulas permanentemente | Casos moderados-severos |
| Último recurso | Simpatectomía torácica (cirugía) | Sección del nervio simpático | Casos refractarios |

Morpheus8 ofrece la mejor relación entre efectividad y permanencia para casos moderados a severos: la radiofrecuencia fraccionada destruye selectivamente las glándulas sudoríparas sin dañar el tejido circundante, produciendo una reducción permanente de la sudoración.
Prevención y manejo diario
Aunque la hiperhidrosis no siempre se puede prevenir, sí se puede manejar de forma efectiva en la vida cotidiana. A nivel de higiene y vestimenta, las duchas frecuentes con jabones antibacterianos, los cambios de ropa interior a lo largo del día, los desodorantes específicos para hiperhidrosis y las telas naturales como el algodón marcan una diferencia notable.
A nivel de estilo de vida, identificar y evitar los desencadenantes personales, practicar técnicas de control del estrés como la meditación o el yoga, mantener una hidratación adecuada y moderar el consumo de cafeína y alcohol contribuyen a reducir la frecuencia e intensidad de los episodios.
El apoyo psicológico mediante terapia cognitivo-conductual es particularmente útil para romper el círculo vicioso entre ansiedad y sudoración, ayudando al paciente a desarrollar estrategias de afrontamiento efectivas.
Cuándo consultar al especialista
No toda sudoración excesiva requiere tratamiento médico. Pero hay señales claras de que es momento de consultar: cuando la sudoración interfiere con las actividades diarias, cuando tiene un impacto negativo medible en la calidad de vida, cuando los antitranspirantes de venta libre han fracasado, o cuando la sudoración excesiva aparece de forma súbita en la edad adulta.
La hiperhidrosis es una condición médica — no un defecto personal ni una cuestión de higiene. Existen tratamientos efectivos y seguros que pueden cambiar radicalmente la calidad de vida de quien la padece.